Referenzen
Geraedts und Kraska 2016. Geraedts M, Kraska R. Zweitmeinungen: Inanspruchnahme und Nachfrage aus Sicht der Bevölkerung. Bertelsmann Gesundheitsmonitor Newsletter 01/2016. Abgerufen am 24.08.2021 über https://www.bertelsmann-stiftung.de/de/publikationen/publikation/did/gesundheitsmonitor-nr-12016-zweitmeinungen/
G-BA 2021. Richtlinie zum Zweitmeinungsverfahren (Richtlinie des Gemeinsamen Bundesausschusses über die Konkretisierung des Anspruchs auf eine unabhängige ärztliche Zweitmeinung gemäß § 27b Absatz 2 des Fünften Buches Sozialgesetzbuch). Abgerufen am 24.08.2021 über https://www.g-ba.de/richtlinien/107/
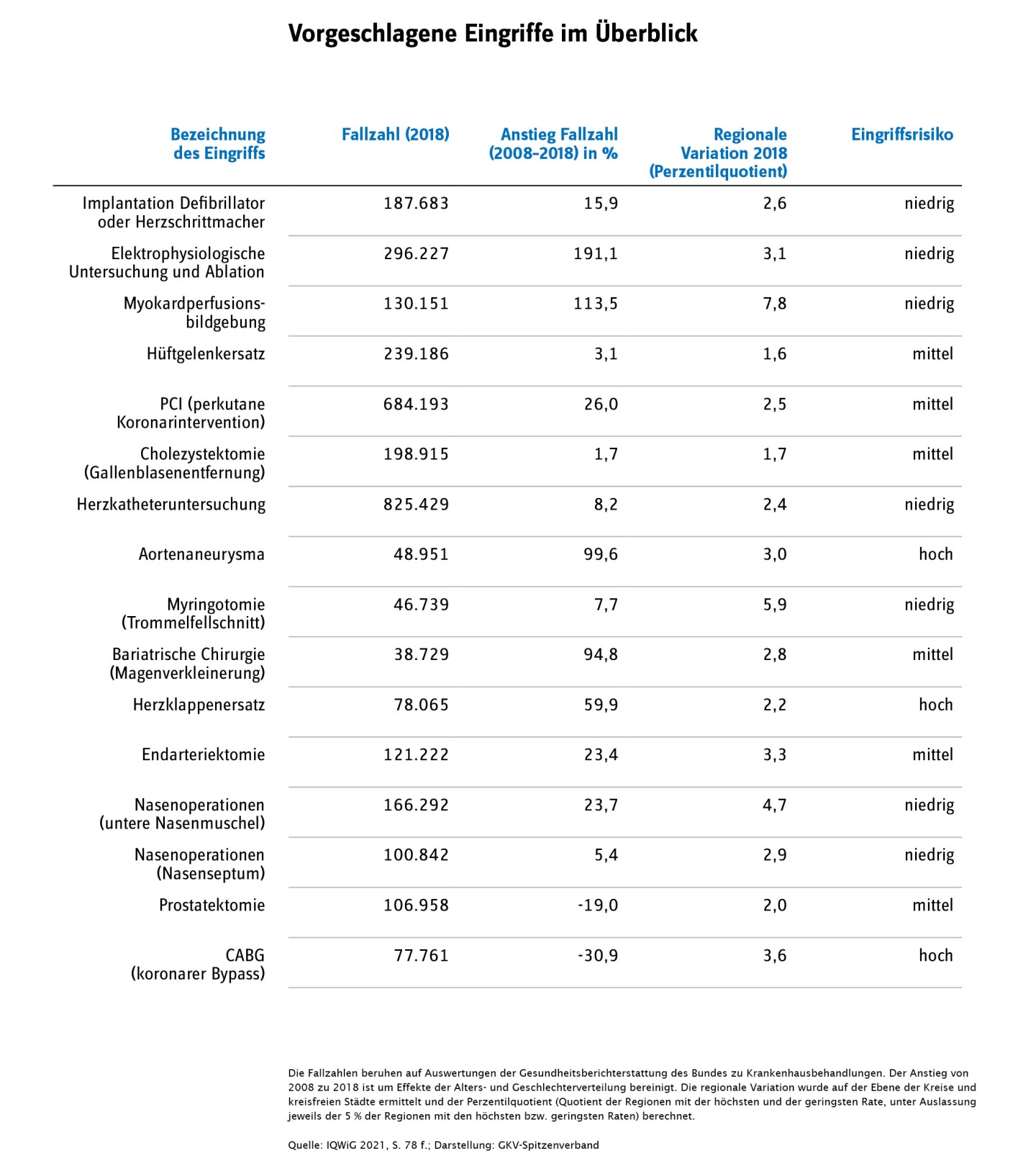
IQWiG 2021. Auswahl von Eingriffen für das Zweitmeinungsverfahren nach § 27b SGB V. IQWiG-Berichte – Nr. 1068; Vers. 1.0, 25.02.2021. Abgerufen am 24.08.2021 über https://www.iqwig.de/projekte/v20-01.html
OTA 1978. Policy Implications of the Computed Tomography (CT) Scanner. November 1978. US Congress. Office of Technology Assessment. Aufgerufen am 24.08.2021 über https://repository.library.georgetown.edu/handle/10822/708619
Wennberg und Gittelsohn 1973. Wennberg J, Gittelsohn A. Small Area Variations in Health Care Delivery. Science, 14 Dec 1973: Vol. 182, Issue 4117, pp. 1102-1108. Abgerufen am 24.08.2021 über https://science.sciencemag.org/content/182/4117/1102.abstract
EU-NET-HTA. European Network for Health Technology Assessment. Abgerufen am 24.08.2201 über https://www.eunethta.eu/about-eunethta/
IQWIG 2020. Allgemeine Methoden. Version 6.0 vom 05.11.2020. Abgerufen am 24.08.2021 über https://www.iqwig.de/methoden/allgemeine-methoden_version-6-0.pdf
SVR 2001. Gutachten 2000/2001 des Sachverständigenrates für die Konzertierte Aktion im Gesundheitswesen. Bedarfsgerechtigkeit und Wirtschaftlichkeit. Band III Über-, Unter- und Fehlversorgung. Abgerufen am 24.08.2021 über https://dserver.bundestag.de/btd/14/068/1406871.pdf
Faktencheck Gesundheit. Abgerufen am 24.08.2021 über https://faktencheck-gesundheit.de/de/startseite/index.html
OECD 2014. Geographic Variations in Health Care. What Do We Know and What Can Be Done to Improve Health System Performance? September 16, 2014. Abgerufen am 24.08.2021 über https://www.oecd.org/health/geographic-variations-in-health-care-9789264216594-en.htm
BMJ. Too much Medicine Initiative. Abgerufen am 24.08.2021 über https://www.bmj.com/too-much-medicine
Bertelsmann-Stiftung 2019. Überversorgung schadet den Patienten. Abgerufen am 24.08.2021 über https://www.bertelsmann-stiftung.de/de/themen/aktuelle-meldungen/2019/november/ueberversorgung-schadet-den-patienten
Weisbrod 1991. Weisbrod BA. The Health Care Quadrilemma: An Essay on Technological Change, Insurance, Quality of Care, and Cost Containment. Journal of Economic Literature, June 1991, Vol. 29, No. 2 (Jun., 1991), pp. 523-552. Abgerufen am 24.08.2021 über https://www.jstor.org/stable/pdf/2727522.pdf?casa_token=lwxVlTrk26wAAAAA:Vs8v--oGKa7najiOJOR11Q3OUV5Hm_NBvAcfq4Vzt17ANxafa8xbh0K4wP4cvFQHUhtlQLbpPccMFP8Mcpp9gOKz5T5t8UOJcQe-8vBYaqaXB_HBNFVOCQ
Storz-Pfennig 2019. Storz-Pfennig P. Digitalisierung der Versorgungsforschung – Versorgungsforschung zur Digitalisierung. In: Krankenhausreport 2019 S. 175-184. https://link.springer.com/chapter/10.1007/978-3-662-58225-1_13
G-BA 2019. Patientenmerkblatt Zweitmeinungsverfahren bei geplanten Eingriffen. Abgerufen am 24.08.2021 über https://www.g-ba.de/richtlinien/107/
Schaeffer et al. 2016. Schaeffer D, Vogt D, Berens E-V, Hurrelmann K. Gesundheitskompetenz der Bevölkerung in Deutschland. Ergebnisbericht. Universität Bielefeld. Dezember 2016. https://www.uni-bielefeld.de/fakultaeten/gesundheitswissenschaften/ag/ag6/downloads/Ergebnisbericht_HLS-GER.pdf
G-BA-Innovationsfonds. MAKING SDM A REALITY – Vollimplementierung von Shared Decision Making im Krankenhaus. https://innovationsfonds.g-ba.de/projekte/neue-versorgungsformen/making-sdm-a-reality-vollimplementierung-von-shared-decision-making-im-krankenhaus.96
Figulla et al. 2020. Figulla HR, Lauten A, Maier LS, Sechtem U, Silber S, Thiele H: Percutaneous coronary intervention in stable coronary heart disease - is less more? Dtsch Arztebl Int 2020; 117: 137-44. Abgerufen am 24.08.2021 über https://www.aerzteblatt.de/archiv/212752/Perkutane-Koronarintervention-bei-stabiler-koronarer-Herzkrankheit-Ist-weniger-mehr
Gottberg, Bühler, Egger 2020. Gottberg A, Bühler D, Egger B. Der Gemeinsame Bundesausschuss als Motor für die Initiierung klinischer Studien? Eine kritische Analyse. Gesundheits- und Sozialpolitik 6/2020:14-20. Abgerufen am 24.08.2021 über https://www.nomos-elibrary.de/10.5771/1611-5821-2020-6-14/der-gemeinsame-bundesausschuss-als-motor-fuer-die-initiierung-klinischer-studien-eine-kritische-analyse-jahrgang-74-2020-heft-6
Egger 2019. Egger B. Staatliche Eingriffe in den Leistungskatalog der GKV – Selbstverwaltung auf Abruf? Gesundheits- und Sozialpolitik 4-5/2019: 8-13. Abgerufen am 24.08.2021 über https://www.nomos-elibrary.de/10.5771/1611-5821-2019-4-5-8/staatliche-eingriffe-in-den-leistungskatalog-der-gkv-selbstverwaltung-auf-abruf-jahrgang-73-2019-heft-4-5?page=1
Chalmers et al. 2014. Chalmers I, Bracken MB, Djulbegovic B, Garattini S, Grant J, Metin Gülmezoglu A, Howells DW, Ioannidis JPA, Oliver S. How to increase value and reduce waste when research priorities are set, The Lancet, 383;9912:156-165, 2014. Abgerufen am 24.08.2021 über http://www.testingtreatments.org/wp-content/uploads/2014/03/1-Chalmers-et-al.-Paper-1.pdf
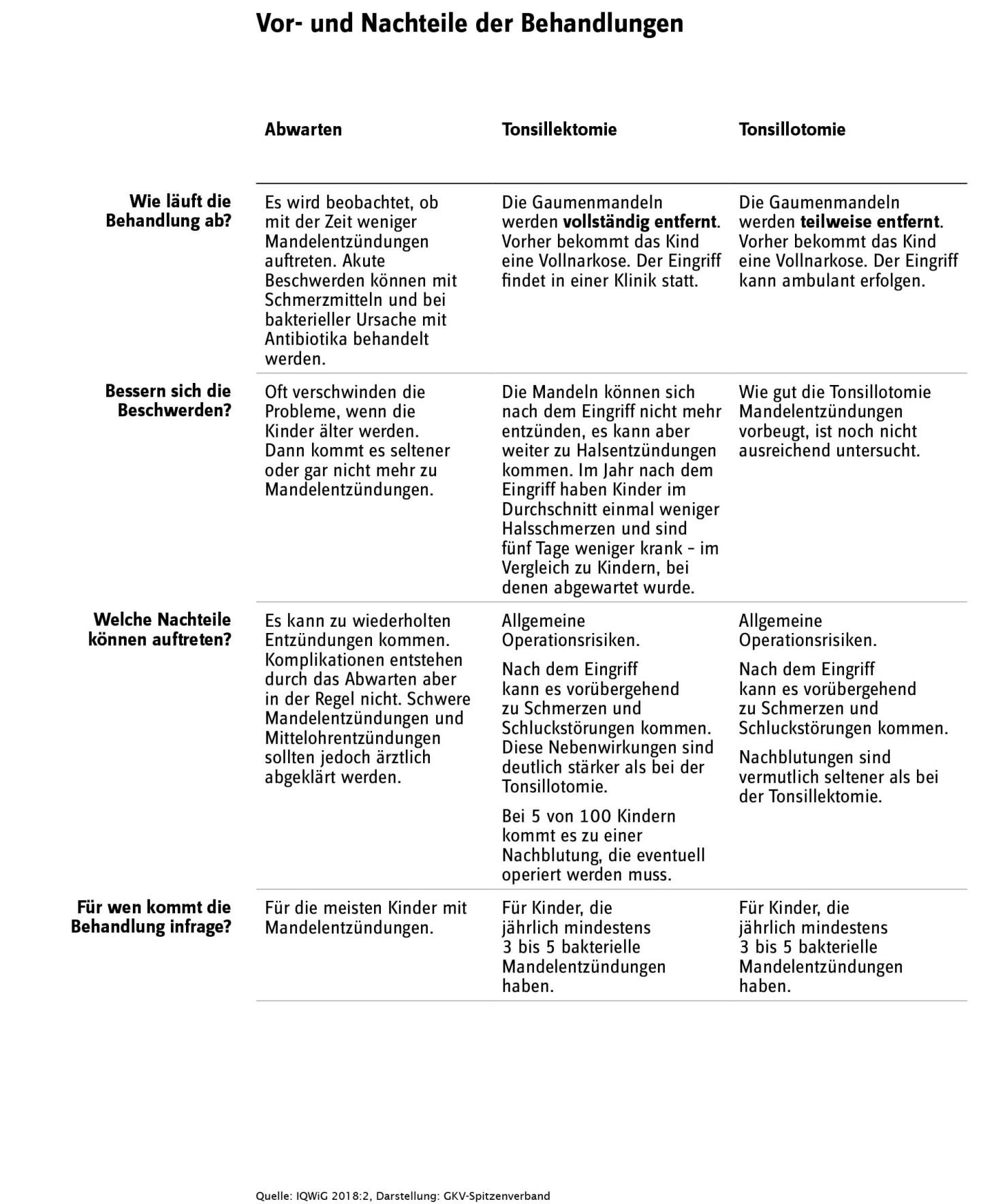
IQWIG 2018. Entscheidungshilfe. Mandelentzündungen bei Kindern: Sollen die Gaumenmandeln operiert werden? (Stand 12/2018). Abgerufen am 24.08.2021 über https://www.gesundheitsinformation.de/pdf/mandelentzuendung/eh_behandlungen_mandelentzuendung_kinder.pdf