Qualitätssicherung
Operative Versorgung von Patienten mit einer hüftgelenknahen Femurfraktur
Die bisherigen Maßnahmen der Qualitätssicherung reichen nicht aus
Die bisherigen Maßnahmen der Qualitätssicherung reichen nicht aus
Es sind überwiegend alte Patientinnen und Patienten, die nach einem Sturz in die Notaufnahme eines Krankenhauses kommen. Die Diagnose eines hüftgelenknahen Oberschenkelbruchs (hüftgelenknahe Femurfraktur) ist meistens schnell gestellt, eine operative Versorgung fast immer erforderlich. Die Qualität der Versorgung hüftgelenknaher Femurfrakturen im Krankenhaus wird im Rahmen der gesetzlich vorgegebenen externen stationären Qualitätssicherung gemessen und geprüft. Ein besonders wichtiger Qualitätsindikator bezieht sich auf den Aspekt der präoperativen Verweildauer. Diese Zeitspanne, die vom Zeitpunkt der Aufnahme in ein Krankenhaus bis zum Beginn der operativen Behandlung vergeht, ist maßgeblich für die Vermeidung schwerwiegender Folgekomplikationen und damit auch für das Ergebnis der stationären Behandlung insgesamt: Studien zeigen eine signifikante Zunahme von Todesfällen, wenn die Operation verspätet erfolgt. Die Betroffenen müssen schnell operiert werden, damit sie auch schnell wieder auf die Beine kommen.
Der Indikator steht in besonderem Maße für Patientensicherheit, da er einen Zeitraum vorgibt, in dem Patientinnen und Patienten im Normalfall operiert werden sollten. Die zeitliche Anforderung orientiert sich an den Vorgaben der deutschen Leitlinien, die die operative Versorgung einer hüftgelenknahen Femurfraktur innerhalb von 24 Stunden nach der Aufnahme empfehlen. Ausnahmen sind erlaubt, denn ein Krankenhaus wird erst dann in dem Verfahren der Qualitätssicherung als auffällig eingestuft, wenn mehr als 15 % seiner Patientinnen und Patienten später operiert werden.
Doch nach wie vor werden in Deutschland zu viele Patientinnen und Patienten zu spät operiert. Die Gründe sind seit langem bekannt und vielfach kommuniziert: sie sind einerseits patientenbezogen, aber auch bedingt durch Struktur- und Prozessdefizite innerhalb der Krankenhäuser.
Die kontinuierliche Verbesserung der Versorgungsqualität und Sicherstellung von Patientensicherheit – die zentralen Ziele der Qualitätssicherungsmaßnahmen - scheinen hier mit den bisherigen Mitteln der Qualitätssicherung nicht mehr erreichbar. Nach sorgfältiger Analyse möglicher Einflussfaktoren sind neue Lösungswege und Maßnahmen zu entwickeln, um definitive Verbesserungen in der Versorgung und der Patientensicherheit zu erreichen.
Für den Qualitätsindikator „Präoperative Verweildauer bei der Versorgung einer hüftgelenknahen Femurfraktur“ werden im Folgenden neben den Kernelementen des Qualitätssicherungsverfahrens auch seine Limitationen und Lösungsmöglichkeiten dargestellt.
Hüftgelenknahe Femurfrakturen sind die typischen Knochenbrüche des alten Menschen. In Deutschland liegt die Häufigkeit insgesamt bei 150 pro 100.000 Einwohner und Jahr, für Patientinnen und Patienten über 65 Jahre erhöht sie sich auf 650-900 pro 100.000 Einwohner und Jahr. Eine jährliche Zunahme von 3 bis 5 % wird aufgrund der demografischen Entwicklung verzeichnet (Smektala et al. 2008).
Frauen sind insbesondere aufgrund der hormonell bedingten erhöhten Knochenbrüchigkeit bei Osteoporose deutlich häufiger betroffen. Bereits ein geringfügiges Trauma aufgrund erhöhter Sturzneigung bei allgemeiner Gangunsicherheit reicht aus, um diese schwere Verletzung zu erleiden. Bei jungen Patientinnen und Patienten ist das Vorkommen einer isolierten Femurfraktur selten, sie tritt hier meistens in Kombination mit anderen Verletzungen bei schweren PKW-Unfällen oder einem Sturz aus großer Höhe auf (Beck und Rüter, 2000).
Je nach Lokalisation wird bei der hüftgelenknahen Femurfraktur zwischen einer Schenkelhalsfraktur- im Halsbereich zwischen Oberschenkelkopf und Schaft- und einer pertrochantären Fraktur unterschieden, die zwischen den Trochantären (Rollhügeln) am Oberschenkelknochen verläuft.
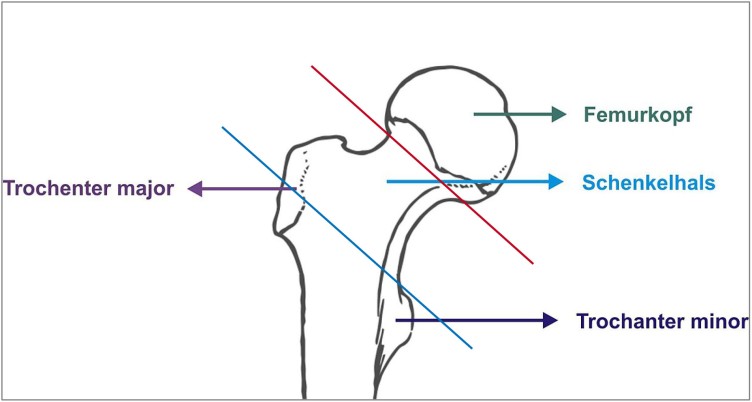
Abb. 1: Formen der hüftgelenknahen Femurfraktur
Quelle: OrthoPat - eigenes Archiv, CC BY-SA 3.0, https://de.wikipedia.org/w/index.php?curid=3571099
Für die Therapieplanung und das perioperative Management gelten die Empfehlungen der aktuellen Leitlinien der Deutschen Gesellschaft für Unfallchirurgie von 2015 zur Schenkelhalsfraktur des Erwachsenen und zur Pertrochantären Oberschenkelfraktur (AWMF 2015a, AWMF 2015b).
Standard ist die operative Versorgung; konservatives Vorgehen bleibt Ausnahmefällen vorbehalten. Bei der Therapieplanung, die individuell zu erfolgen hat, müssen neben dem biologischen Alter die Knochenqualität, der Frakturtyp, Vorerkrankungen, aber auch das Narkose- und Operationsrisiko mitberücksichtigt werden (Beck und Rüter 2000).
Allgemein gilt, dass bei noch mobilen Patientinnen und Patienten die definitive operative Versorgung mit einem Implantat erfolgen sollte, das eine frühzeitige Mobilisierung unter Vollbelastung erlaubt, um eine längere Ruhigstellung zu vermeiden.
Für eine operative Therapie stehen zwei Verfahren zur Verfügung:
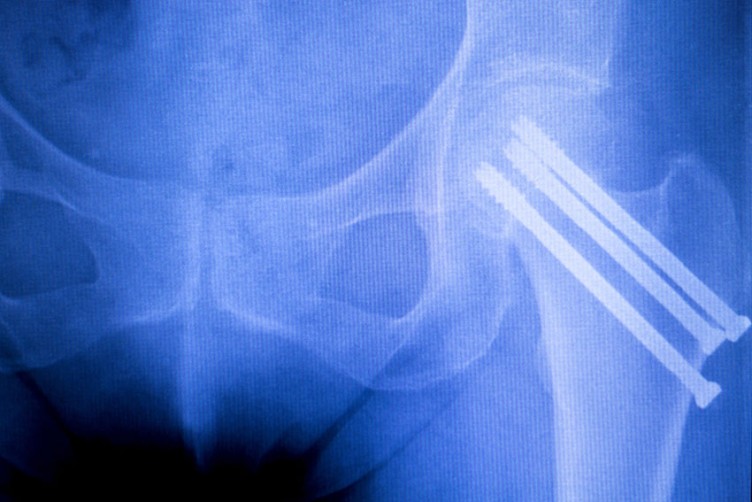
Abb. 2: Drei-Schrauben-Osteosynthese
Quelle: edwardolive - Fotolia.com
Bei „jüngeren“ Patientinnen und Patienten – unter 65 Jahren - ohne relevante Begleiterkrankungen und vorbestehenden Veränderungen des Hüftgelenks ist das Ziel der Therapie die hüftkopferhaltende Operation. Alte Patientinnen und Patienten mit stark vorgeschädigtem Hüftgelenk, einer allgemeinen Osteoporose und ungünstigem Frakturtyp profitieren eher von einem Hüftgelenksersatz, der eine schnelle Mobilisierung erlaubt. Diese ist bei älteren multimorbiden Patientinnen und Patienten besonders wichtig, um die Komplikationen zu vermeiden, die durch eine längere Bettlägerigkeit bedingt werden (Beck und Rüter 2000).
Die deutschen Leitlinien fordern eine frühzeitige operative Versorgung innerhalb von 24 Stunden nach der Aufnahme, wenn die Patientin oder der Patient operabel ist. Dabei empfehlen sie für die Osteosynthese der Schenkelhalsfraktur als dringliche Indikation eine Operation innerhalb von 6 bis 24 Stunden.
Die Forderung nach einer frühen operativen Versorgung wird in der Literatur teilweise noch wesentlich härter formuliert:
Beck und Rüter (2000) sehen für die hüftgelenknahe Femurfraktur, die mittels Osteosynthese stabilisiert werden soll, eine notfallmäßige Operationsindikation innerhalb von 6 Stunden, da eine längere Frist die Durchblutung des Hüftkopfes gefährdet. Folge der Mangeldurchblutung ist das Auftreten einer Hüftkopfnekrose, die zu einem späteren Versagen der Osteosynthese führt und eine erneute Operation erforderlich macht (Hack et al. 2017). Die Rate an Hüftkopfnekrosen ist dabei hoch signifikant abhängig vom Zeitraum zwischen Unfall und Operation.
Im Zeitverlauf nehmen schwerwiegende Komplikationen zu.
Die Forderung nach einer frühen operativen Versorgung ist aber auch unabhängig von der Gefahr einer Hüftkopfnekrose begründet: Neben starken frakturbedingten Schmerzen führt die Immobilisierung durch die Fraktur selbst schon frühzeitig zu Komplikationen wie Lungenentzündung, Thrombosen, Lungenembolien, Harnwegsinfekten und Druckgeschwüren. Das Risiko für diese Folgenerkrankungen erhöht sich dabei mit Länge der Bettlägerigkeit (Smektala et al. 2008, Kostuj et al. 2013).
Im April 2017 wurde in der Ärzte Zeitung Online unter der Schlagzeile „Rasche Operation rettet Leben“ auf Studienergebnisse aus dem United Kingdom hingewiesen: Analysen der National Hip Fracture Database, die über 240.000 Fälle mit hüftgelenknaher Femurfraktur in England und Wales von 2011 bis 2014 registriert hat, zeigten eine signifikante Zunahme an Todesfällen, wenn die Operation verspätet erfolgte. Das Risiko innerhalb von 30 Tagen zu versterben, nahm um 8 % in den Fällen zu, die zwischen 24 und 36 Stunden nach der Aufnahme operiert wurden, verglichen mit den Fällen, die innerhalb von 24 Stunden eine Operation erhielten. Das Risiko stieg auf 20 %, wenn sich die Operation auf mehr als 48 Stunden verzögerte (Ärzte Zeitung Online 2017).
Seit 2001 sind auf der Gesetzesgrundlage des § 137 Sozialgesetzbuch (SGB) V die Verfahren der externen stationären Qualitätssicherung für alle nach § 108 SGB V zugelassene Krankenhäuser verpflichtend. Die Partner der Selbstverwaltung etablierten ein Verfahren nach einheitlichen Standards. Die aktuellen Qualitätsvorgaben sind in der Richtlinie über Maßnahmen der Qualitätssicherung in Krankenhäusern geregelt (G-BA 2016). Ziel des Verfahrens ist es, durch jährliche Datenerfassung und Auswertung Vergleiche zwischen den Krankenhausstandorten zu ermöglichen und an einer kontinuierlichen Qualitätsverbesserung zu arbeiten. Neben dem primären Ansatz der Qualitätsförderung ergeben sich durch Veröffentlichung der Ergebnisse in dem strukturierten Qualitätsbericht der Krankenhäuser (§ 136b Absatz 1 Nummer 3 SGB V) auch regulative Aspekte. Dank der Qualitätssicherungsdaten des Gemeinsamen Bundesausschusses (G-BA) verfügt Deutschland über eine flächendeckende Abbildung der Versorgung hüftgelenknaher Femurfrakturen.
Das heutige Qualitätssicherungsverfahren bildet die Versorgung einer hüftgelenknahen Femurfraktur in zwei sogenannten Leistungsbereichen ab. Für den Indikator der präoperativen Verweildauer werden im Leistungsbereich Hüftgelenknahe Femurfraktur mit osteosynthetischer Versorgung alle isolierten Schenkelhalsfrakturen und pertrochantären Femurfrakturen erfasst, bei denen die Operation später als 24 Stunden nach der Aufnahme oder nach einer Fraktur in der akut-stationären Einrichtung erfolgte. Für Patientinnen und Patienten mit antithrombotischer Dauertherapie durch direkte Thrombininhibitoren (Arzneimittel zur Blutverdünnung) gilt eine Frist von 48 Stunden nach Aufnahme oder nach einer Fraktur in der akut-stationären Einrichtung.
Der Referenzbereich liegt bei kleiner gleich 15 %, d. h. dass 85 % der Patientinnen und Patienten innerhalb der vorgegebenen Zeit operiert werden sollten. Das Ergebnis für diesen Indikator liegt im Datenerfassungsjahr 2016 bundesweit bei rund 20 %. Von 1.212 Krankenhäusern erreichen 729 das Qualitätsziel bei der osteosynthetischen Versorgung nicht. Auf Fälle bezogen bedeutete das, dass im Jahr 2016 11.814 von 60.091 Patientinnen und Patienten nicht innerhalb von 24 bzw. 48 Stunden versorgt wurden (IQTIG 2017a).
Die endoprothetische Versorgung wird seit 2015 in einem Leistungsbereich zur Hüftendoprothetik erfasst. Auffällig werden Krankenhausstandorte, die mehr als 15 % ihrer Patientinnen und Patienten mit hüftgelenknahen Femurfrakturen später als 48 Stunden nach der Aufnahme oder nach einer Fraktur in der akut-stationären Einrichtung endoprothetisch versorgen.
Auch für die endoprothetische Versorgung liegt das Indikatorergebnis für 2016 mit 17,5 % außerhalb des Referenzbereichs. 627 von 1.233 Krankenhäusern erreichen dieses Qualitätsziel nicht. 9.906 Patientinnen und Patienten von 56.725 wurden nicht innerhalb von 48 Stunden versorgt (IQTIG 2017b).
Das Institut für Qualitätssicherung und Transparenz im Gesundheitswesen (IQTIG) sieht nach Auswertung der Qualitätsdaten des Erfassungsjahres 2016 für den Indikator „besonderen Handlungsbedarf“. Das heißt, es liegt ein Qualitätsdefizit vor, das nicht mehr mit den Mitteln und Maßnahmen der etablierten Qualitätssicherung innerhalb eines akzeptablen Zeitrahmens zu verbessern ist. Die Mängel sind bereits seit Jahren bekannt. So berichteten bereits 2010 Smektala und Bonnaire auf der Qualitätssicherungskonferenz des G-BA über die Auffälligkeiten (Smektala R, Bonnaire F 2010). Bisher fehlen aber wirksame Mechanismen, um zu erreichen, dass sie auch abgestellt werden.
Für die folgende Darstellung zu den Ergebnissen des Strukturierten Dialogs wird der Indikator „Präoperative Verweildauer bei osteosynthetisch versorgter hüftgelenknaher Femurfraktur“ betrachtet. Die Angaben beziehen sich auf das Datenerfassungsjahr 2015. Dies entspricht dem aktuell verfügbaren Datenstand, da der Strukturierte Dialog für diese Daten im Jahr 2016 durchgeführt wurde.
Der Strukturierte Dialog ist das zentrale Instrument der Qualitätssicherung, um die Versorgungsqualität gemeinsam mit den Krankenhäusern zu verbessern. Für das Qualitätssicherungsverfahren der hüftgelenknahen Femurfraktur wird er zwischen der jeweiligen auf Landesebene mit der Qualitätssicherung beauftragten Stelle und dem betreffenden Krankenhaus geführt. Auf Landesebene gibt es eigens dazu eingerichtete Arbeitsgruppen, die sich aus Klinikärztinnen und -ärzten, Vertretenden des Medizinischen Dienstes der Krankenkassen und teilweise auch Patientenvertretenden zusammensetzen. Ihnen stehen hierbei verschiedene Maßnahmen zur Verfügung. Neben dem Versenden von Hinweisen gehören dazu das Einfordern von Stellungnahmen der betreffenden Krankenhäuser, das Abschließen von Zielvereinbarungen bis hin zu Krankenhausbegehungen.
Als erster Schritt erfolgt die Analyse und Bewertung der rechnerischen Auffälligkeiten einzelner Qualitätsindikatoren. Ein Qualitätsindikator gilt als rechnerisch auffällig, wenn das Ergebnis außerhalb eines definierten Referenzbereiches liegt. In diesem Fall soll grundsätzlich der Strukturierte Dialog mit dem Krankenhaus eingeleitet werden. Auch wenn eine unzureichende Dokumentationsqualität festgestellt wird, wird der Strukturierte Dialog ausgelöst. Die Auswertung der Indikatorergebnisse, die Identifizierung rechnerischer Auffälligkeiten und die Überprüfung der Datenqualität erfolgt bezogen auf den jeweiligen Krankenhausstandort.
Zur Bewertung der festgestellten rechnerischen Auffälligkeiten sollen die auf Landesebene beauftragten Stellen von den Krankenhäusern Stellungnahmen anfordern. Diese werden dahingehend geprüft, ob wirklich ein Qualitäts- oder Dokumentationsproblem vorliegt, oder ob sich die Auffälligkeit anders erklären lässt. Es erfolgt eine qualitative Bewertung der jeweiligen Auffälligkeiten. In besonderen Fällen kann auf eine Stellungnahme verzichtet werden, das Krankenhaus wird dann auf die rechnerische Auffälligkeit hingewiesen und ggf. aufgefordert, eine einrichtungsinterne Qualitätsanalyse durchzuführen.
Bei der qualitativen Bewertung werden die Ergebnisse abschließend von der auf Landesebene beauftragten Stelle als qualitativ auffällig oder qualitativ unauffällig eingestuft. Eine solche Bewertung ist nicht möglich, wenn relevante Dokumentationsfehler festgestellt werden oder wenn keine Stellungnahmen vorliegen, weil z. B. nur ein Hinweis versandt wurde oder weil der Strukturierte Dialog noch nicht abgeschlossen ist. Diese Fälle werden bei der Bewertung in gesonderte Kategorien gezählt: Bewertung nicht möglich wegen fehlerhafter Dokumentation, Einrichtung auf rechnerisch auffälliges Ergebnis hingewiesen oder Sonstiges. Es ist davon auszugehen, dass qualitative Auffälligkeiten dadurch zu einem gewissen Grad nicht erkannt werden. Somit können auch keine Maßnahmen zur Qualitätsverbesserung eingeleitet werden.
Im Erfassungsjahr 2015 wurden bundesweit rund 23 % der Fälle nicht innerhalb der vorgegebenen 24 Stunden operiert (IQTIG 2016). Toleriert werden höchstens 15 % (Referenzbereich). Auch regional sind die Ergebnisse kritisch. Zwischen den Bundesländern schwanken die Ergebnisse zwischen 19 und 27 %. Kein Bundesland erreicht somit den Referenzbereich.
Entsprechend hoch ist der Anteil rechnerisch auffälliger Standorte. 68 % der Standorte (827 von 1.212) haben ein rechnerisch auffälliges Ergebnis bei diesem Indikator.
Bezogen auf den betrachteten Qualitätsindikator wurden von den 827 rechnerischen Auffälligkeiten nach Abschluss des Strukturierten Dialogs zwar nur 117 (14 %) als qualitativ auffällig eingestuft. Allerdings waren auch nur 331 Fälle (40 %) qualitativ unauffällig. Somit liegt für knapp die Hälfte der rechnerischen Auffälligkeiten keine qualitative Bewertung vor (s. Abbildung 3).
In 313 Fällen (38 %) wurde die betreffende Einrichtung lediglich auf das auffällige Ergebnis hingewiesen. Für 8 Fälle (1 %) war aufgrund von Fehlern in der Dokumentation eine Bewertung nicht mit vertretbarem Aufwand und unter Einhaltung der im Verfahren geltenden Fristen möglich. Hinzu kommen 58 Fälle (7 %), die in die Kategorie „Sonstiges“ eingruppiert wurden.
Das Vorgehen im Strukturierten Dialog in den einzelnen Bundesländern ist äußerst heterogen. Während in einigen Bundesländern für jede rechnerische Auffälligkeit eine Stellungnahme eingefordert wurde, wurden in anderen Bundesländern in bis zu 90 % der Fälle nur Hinweise versandt.
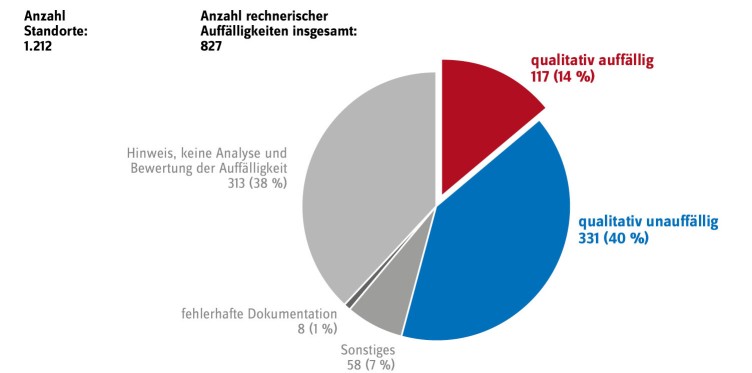
Abb. 3: Bewertung im Strukturierten Dialog für den Indikator „Präoperative Verweildauer > 24 h bei osteosynthetischer Versorgung“ im Erfassungsjahr 2015
Quelle: eigene Darstellung; basierend auf IQTIG 2017c, 2017
Alle hier aufgeführten Krankenhäuser haben den Zielwert 85 % frühe Operationen nicht erreicht.
Der Strukturierte Dialog wird derzeit durch die beauftragten Stellen auf Landesebene sehr heterogen durchgeführt - sowohl in Bezug auf die eingesetzten Maßnahmen als auch auf die Ergebnisbewertung. Diese Heterogenität ist am Umgang mit dem Indikator „Präoperative Verweildauer über 24 Stunden nach Aufnahme im Krankenhaus bei hüftgelenknaher Femurfraktur mit osteosynthetischer Versorgung“ gut zu erkennen, betrifft aber auch andere Indikatoren und Leistungsbereiche.
In der Konsequenz werden bei gleichen Indikatoren in den Bundesländern Qualitätsprobleme in unterschiedlicher Häufigkeit festgestellt. Es ist davon auszugehen, dass Qualitätsprobleme teilweise übersehen werden.
Das Problem ist bereits seit Jahren bekannt. Vor dem Hintergrund der zunehmenden Anforderungen an das Verfahren z. B. unter dem Gesichtspunkt der planungsrelevanten Qualitätsindikatoren und der qualitätsorientierten Vergütung wird der G-BA das IQTIG mit einer Weiterentwicklung des Strukturierten Dialogs beauftragen. Ziel der Weiterentwicklung ist es, die Transparenz und Nachvollziehbarkeit der Entscheidungsfindung und die Effizienz des Verfahrens zu optimieren. Zudem sollen die Vorgehensweise und die Schlussfolgerungen verlässlicher und regional vergleichbarer werden. Nur dann sind die Ergebnisse auch belastbar genug, um entsprechende Konsequenzen zu ziehen, die über die reine Qualitätsförderung hinausgehen.
Warum hüftgelenknahe Femurfrakturen oft erst deutlich später als empfohlen operiert werden, wird zwar jährlich im Strukturierten Dialog analysiert. Diese Analyse ist jedoch nicht systematisch und erfolgt nicht in allen Bundesländern gleich umfassend, eine Zusammenstellung der Ursachen erfolgt nicht bundesweit. Deshalb befragte der G-BA im Jahr 2016 auf Initiative des GKV-Spitzenverbands die auf Landesebene beauftragten Stellen der Bundesländer nach Ursachen und möglichen Lösungsansätzen. Anhand der Antworten war kein eindeutiges Muster erkennbar, welche Krankenhäuser mit einer zeitnahen Operation ein Problem haben (Hermanek & Lehr 2016). Allerdings schafften gehäuft auch größere Krankenhäuser mit großen Fallzahlen das Qualitätsziel einer zeitnahen Operation nicht.
Im Strukturierten Dialog zum Erfassungsjahr 2015 wurden von den Krankenhäusern verschiedene Ursachen für eine verzögerte Operation genannt (Thole et al. 2017a, Thole et al. 2017b). Diese lassen sich in zwei Kategorien einteilen: in organisatorische bzw. strukturelle Gründe sowie in patientenbezogene Gründe.
Zu den organisatorischen Gründen zählt die Personalplanung, wenn beispielsweise weniger Krankenhauspersonal am Wochenende eingesetzt wird, sodass deshalb nicht operiert werden kann. Auch fehlende Operationskapazitäten wegen anderer Notfälle zählen hierzu. Dies hängt mit dem krankenhausinternen Management zusammen, wenn hüftgelenknahe Femurfrakturen krankenhausintern im Vergleich zu anderen Notfällen als weniger dringlich eingestuft und erst zeitverzögert operiert werden. Welchen genauen Anteil die organisatorischen Gründe am Problem der verspäteten Operation haben, lässt sich nur abschätzen. In einer Analyse nur für Rheinland-Pfalz lag der Anteil der organisatorischen Ursachen bei mindestens 22 % (Ruffing et al. 2016).
Patientinnen und Patienten mit hüftgelenknaher Femurfraktur sind meist ältere Menschen mit Begleiterkrankungen. Deren besondere Situation zählt zu den patientenbezogenen Gründen für eine verzögerte Operation. So wurde von den Krankenhäusern beispielsweise die Einnahme von gerinnungshemmenden Medikamenten als Grund genannt. Allerdings gibt es für die gängigen Gerinnungshemmer jeweils Gegenmittel, um ihre Wirkung innerhalb kürzester Zeit aufzuheben. Nur bei den neueren Gerinnungshemmern, den sogenannten „neuen oralen Antikoagulantien“ (NOAK) sieht es kritischer aus. Es existiert lediglich für einen der Wirkstoffe ein Gegenmittel. Aufgrund der zunehmenden Verordnung der NOAK gibt es seit 2014 eine Leitlinie für den Umgang mit Patientinnen und Patienten mit hüftgelenknaher Femurfraktur und Gerinnungshemmern (Kozek et al. 2014). Allerdings nahmen im Jahr 2016 nur 34 % aller Patientinnen und Patienten mit einer Hüftgelenksfraktur überhaupt gerinnungshemmende Medikamente ein (IQTIG 2017a). Davon wiederum nahmen nur 3.738 (ca. 18 %) der Patientinnen und Patienten einen der neuen Gerinnungshemmer ein (IQTIG 2017a). Zudem wurde, um dieses spezielle Problem zu berücksichtigen, in den Auswertungen in der Qualitätssicherung für diese Patientinnen und Patienten eine Grenze von 48 Stunden festgelegt. Somit sollte die Einnahme von gerinnungshemmenden Medikamenten keine Begründung sein, die die Krankenhäuser aus ihrer Pflicht einer angemessenen zeitnahen Operation entlässt.
Ein weiterer patientenbezogener Grund, der von den Krankenhäusern als Begründung für eine spätere Operation genannt wurde, war die Frage der Einwilligungsfähigkeit von verwirrten oder dementen Patientinnen und Patienten sowie, sofern vorhanden, die fehlende Einwilligung der Betreuerinnen und Betreuer. Allerdings kann eine Operation auch ohne Einwilligung durchgeführt werden, um bei einem Notfall einen stabilen Gesundheitszustand zu erreichen (Hagenow-Ukat & Kratz 2016). Bei Patientinnen und Patienten, die eine Betreuung haben und dennoch in der Lage sind, ärztliche Informationen zu verstehen sowie ihre Einwilligung zu einer Operation zu geben, ist keine Einwilligung der Betreuerin oder des Betreuers erforderlich. Dieser muss lediglich über einen Eingriff informiert werden (Hagenow-Ukat & Kratz 2016).
Wie oben beschrieben, wird ein Krankenhaus erst auffällig, wenn mehr als 15 % der Patientinnen und Patienten erst nach 24 Stunden, bzw. bei Patientinnen und Patienten mit NOAK erst nach 48 Stunden operiert werden. Mit diesem sogenannten Referenzbereich von 15 % sind patientenbedingte Gründe, die zu einer verspäteten Operation führen, ausreichend berücksichtigt. Insofern sind die hier aufgeführten Gründe, die von den Krankenhäusern für eine verzögerte Operation genannt werden, nicht akzeptabel, sondern ein Zeichen unzureichender Qualität.
Da unterschiedliche Ursachen – patientenbezogene und organisatorische bzw. strukturelle Ursachen - für eine verzögerte Operation verantwortlich sind, müssen entsprechend unterschiedliche Lösungsansätze entwickelt werden. Davon sind die meisten Lösungsansätze für die patientenbezogenen Ursachen längst bekannt, aber nach wie vor nicht bundesweit umgesetzt, wie am Beispiel der Patientinnen und Patienten mit NOAK oder bezüglich der Einwilligung dargestellt. Um zukünftig deutschlandweit eine zeitnahe Versorgung bei einer hüftgelenknaher Femurfraktur zu gewährleisten, sind verschiedene verantwortliche Akteure im Gesundheitswesen gefragt und unterschiedliche, parallele Maßnahmen sinnvoll, um auch die organisatorischen und strukturellen Probleme zu lösen:
Der Qualitätsindikator: „Präoperative Verweildauer bei der Versorgung einer hüftgelenknahen Femurfraktur“ ist ein „Ur-Qualitätsindikator“ der stationären Qualitätssicherung. Der Indikator steht für die Mindestanforderung an eine zeitnahe operative Versorgung und damit in besonderem Maße für Patientensicherheit. Studien wiesen nach, dass sich mit Verlängerung der präoperativen Verweildauer Morbidität wie auch Mortalität erheblich erhöhen, das heißt: der Operationszeitpunkt beeinflusst die Prognose und das Ergebnis maßgeblich.
Die letzten Ergebnisse der Bundesauswertung 2016 haben erneut gezeigt, dass die bisherigen Maßnahmen nicht ausreichen, um eine deutliche Verbesserung zu bewirken. Nach wie vor liegen die Ergebnisse der Bundesauswertung für den Indikator außerhalb des definierten Referenzbereichs und das IQTIG sieht besonderen Handlungsbedarf. An dieser Stelle sind deshalb jetzt weitergehende Qualitätssicherungsmaßnahmen zu initiieren.
Die etablierten Maßnahmen der externen stationären Qualitätssicherung sollen nicht aufgegeben werden, der Strukturierte Dialog, Zielvereinbarungen oder das Lernen von den Besten sind nach wie vor wichtige Mittel, um eine Qualitätsverbesserung zu erreichen. Um aber konkret die Ursachen für eine verzögerte operative Versorgung anzugehen, die in nicht ausreichend vorgehaltenen personellen, räumlichen oder organisatorischen Strukturen begründet sind, ist eine zeitnahe Festlegung von Mindestanforderungen an Strukturparameter durch den G-BA erforderlich. Eine solche Strukturrichtlinie soll alle für diese Indikation eingesetzten operativen Verfahren erfassen, um Fehlanreize auszuschließen. Wie weiter oben dargestellt, muss die operative Therapie einer hüftgelenksnahen Fraktur individuell angepasst erfolgen. Jede unfallchirurgische/orthopädische Abteilung, die eine Notfallversorgung vornimmt, sollte auch das notwendige Spektrum an operativen Möglichkeiten beherrschen und vorhalten. Mit einer Strukturrichtlinie wird die praktisch nicht sanktionsbewehrte Qualitätsförderung um verbindlich anzuwendende regulative Maßnahmen erweitert. Zur Durchsetzung verbindlicher Mindeststandards reichen Verfahren zur Qualitätsförderung in diesem Bereich offensichtlich nicht aus.
Ärztezeitung (2017) Rasche Operation rettet Leben. Eingesehen am 09.11.2017 unter https://www.aerztezeitung.de/medizin/krankheiten/skelett_und_weichteilkrankheiten/article/934342/hueftfraktur-rasche-operation-rettet-leben.html?sh=2&h=1786136803
AWMF-Leitlinie (2015a) Schenkelhalsfraktur des Erwachsenen. Eingesehen am 25.10.2017 unter http://www.awmf.org/uploads/tx_szleitlinien/012-001l_S2e_Schenkelhalsfraktur_2015-10_01.pdf
AWMF-Leitlinie (2015b) Pertrochantäre Oberschenkelfraktur. Eingesehen am 25.10.2017 unter http://www.awmf.org/uploads/tx_szleitlinien/012-002l_S2e_Pertrochantaere_Oberschenkelfraktur_2015-07.pdf
Beck A, Rüter A (2000) Therapiekonzepte bei Schenkelhalsfrakturen Teil 1. Chirurg 71:240-248
Beck A, Rüter A (2000) Therapiekonzepte bei Schenkelhalsfrakturen Teil 2. Chirurg 71:347-354
G-BA Gemeinsamer Bundesausschuss (2016) Richtlinie des Gemeinsamen Bundesausschusses gemäß § 136 Abs. 1 SGB V i.V.m. § 135a SGB V über Maßnahmen der Qualitätssicherung für nach § 108 SGB V zugelassene Krankenhäuser (Richtlinie über Maßnahmen der Qualitätssicherung in Krankenhäusern / QSKH-RL) in der Fassung vom 15. August 2006 eingesehen am 23.11.2017 unter https://www.g-ba.de/downloads/62-492-1280/QSKH-RL_2016-07-21_iK-2017-01-01.pdf
Hack J, Bücking B, Eschbach D, Ruchholtz S (2017) Hüftendoprothetik nach Trauma: Was sind die „Big Points“? Trauma und Berufskrankheit. 19(2):192-197
Hagenow-Ukat S, Kratz M (2016) Ärztliche Behandlung und Einwilligungsfähigkeit von betreuten Patienten – Handlungsleitfaden. Ärzteblatt Sachsen Vol. 3 108-111 eingesehen am 15.11.2017 unter https://www.slaek.de/media/dokumente/01/03Empfehlungen/Handlungsleitfaden_betreute_Patienten.pdf
Hermanek P, Lehr U (2016) QI Präoperative Verweildauer > 48 Std. bei hüftgelenknaher Femurfraktur. Erste Ergebnisse einer länderübergreifenden Umfrage. Präsentation auf der 8. Qualitätssicherungskonferenz des Gemeinsamen Bundesausschusses am 29.11. September 2016 in Berlin
IQTIG Institut für Qualitätssicherung und Transparenz im Gesundheitswesen (2016) Bundesauswertung zum Erfassungsjahr 2015. Hüftgelenknahe Femurfraktur mit osteosynthetischer Versorgung Qualitätsindikatoren. Eingesehen am 15.11.2017 unter https://iqtig.org/berichte/bundesauswertung/2015/
IQTIG Institut für Qualitätssicherung und Transparenz im Gesundheitswesen (2017a) Bundesauswertung zum Erfassungsjahr 2016. Hüftgelenknahe Femurfraktur mit osteosynthetischer Versorgung Qualitätsindikatoren. Eingesehen am 15.11.2017 unter https://iqtig.org/downloads/ergebnisse/bundesauswertung/2016/indirekte_verfahren/QSKH_17n1-HUEFT-FRAK_2016_BUAW_V02_2017-07-12.pdf
IQTIG Institut für Qualitätssicherung und Transparenz im Gesundheitswesen (2017b) Bundesauswertung zum Erfassungsjahr 2016. Hüftendoprothesenversorgung. Eingesehen am 15.11.2017 unter https://iqtig.org/downloads/ergebnisse/bundesauswertung/2016/indirekte_verfahren/QSKH_HEP_2016_BUAW_V02_2017-07-12.pdf
IQTIG - Institut für Qualitätssicherung und Transparenz im Gesundheitswesen (2017c) Bericht zum Strukturierten Dialog 2016. Erfassungsjahr 2015. Eingesehen am 23.11.2017 unter https://iqtig.org/downloads/berichte/2017/IQTIG_Bericht-zum-Strukturierten-Dialog-2016.pdf
IQTIG - Institut für Qualitätssicherung und Transparenz im Gesundheitswesen (2017d) Bericht zum Strukturierten Dialog 2016. Erfassungsjahr 2015. Anhang. Eingesehen am 23.11.2017 unter https://iqtig.org/downloads/berichte/2017/IQTIG_Bericht-zum-Strukturierten-Dialog-2016_Anhang.pdf
Kaiser A für die Sächsische Landesärztekammer, Projektgeschäftsstelle Qualitätssicherung Dresden (2017) Präoperative Verweildauer – Erfahrungen aus der Arbeit einer Landesgeschäftsstelle für Qualitätssicherung. Präsentation auf der 9. Qualitätssicherungskonferenz des Gemeinsamen Bundesausschusses am 29.11. September 2017 in Berlin
Kostuj T, Smektala R, Schulze-Raestrup U, Müller-Mai C (2013) Einfluss des Operationszeitpunkts und -verfahrens auf Mortalität und Frühkomplikationen der Schenkelhalsfraktur. Unfallchirurg 116:131–137
Kozek S, Gütl M, Illievich U, Pachucki A, Kwasny O, Giurea A, Haushofer A, Watzke H im Auftrag der Bundes-Zielsteuerungskommission, Bundesministerium für Gesundheit (2014) Klinischer Pfad: Behandlung hüftnaher Frakturen bei zuvor oral antikoagulierten Patient/inn/en. Wien eingesehen am 15.11.2017 unter http://www.oegari.at/web_files/dateiarchiv/editor/klinischer_pfad_hueftnahe_frakturen,_zielsteuerung_gesundheit_2014.pdf
Ruffing T, Haunschild M, Egenolf M, Eymann W, Jost D, Wallmen G, Burmeister C (2016) Verzögerte Versorgung hüftgelenknaher Femurfrakturen. Analyse des Strukturierten Dialogs Rheinland-Pfalz. Unfallchirurg, Vol. 119 Seiten 936–942
Smektala R, Grams A, Pientka L, Schulze Raestrup U (2008) Leitlinie oder Landrecht bei der Versorgung der Schenkelhalsfraktur? Eine Analyse der Versorgungssituation in Nordrhein-Westfalen. Deutsches Ärzteblatt 105(16): 295-302
Smektala R, Bonnaire F (2010) Qualitätsindikatoren mit besonderem Handlungsbedarf - Präoperative Verweildauer bei hüftgelenknaher Femurfraktur. Vortrag auf der 2. Qualitätssicherungskonferenz des Gemeinsamen Bundesausschusses am 29. November 2010 in Potsdam eingesehen am 15.11.2017 unter https://www.g-ba.de/downloads/17-98-2936/4Smektala+Bonnaire.pdf
Smektala R, Schleiz W, Fischer B, Bonnaire F, Schulze-Raestrup U, Siebert H, Boy O, Kötting J (2014) Mediale Schenkelhalsfraktur: mögliche Gründe für eine verzögerte operative Versorgung. Teil 2: Ergebnisse der Daten der externen stationären Qualitätssicherung im Rahmen sekundärer Datennutzung. Unfallchirurg, 117:128–137
Thole C, Meschede M, Schröder T, Kähler M, Dippmann AK (2017a) Hüftgelenknahe Femurfraktur mit osteosynthetischer Versorgung. Posterpräsentation auf der 9. Qualitätssicherungskonferenz des Gemeinsamen Bundesausschusses am 28. und 29. September 2017 in Berlin eingesehen am 15.11.2017 unter https://www.iqtig.org/downloads/ergebnisse/poster/IQTIG_Poster_H%C3%BCftgelenknahe-Femurfraktur_EJ2016_2017-09-28.pdf
Thole C, Meschede M, Schröder T, Kähler M, Dippmann AK (2017b) Hüft-und Knieendoprothesenversorgung. Posterpräsentation auf der 9. Qualitätssicherungskonferenz des Gemeinsamen Bundesausschusses am 28. und 29. September 2017 in Berlin eingesehen am 15.11.2017 unter https://www.iqtig.org/downloads/ergebnisse/poster/IQTIG_Poster_H%C3%BCft-und-Knieendoprothesenversorgung_EJ2016_2017-09-28.pdf