Der Mischpreis erscheint bei isolierter Betrachtung der Teilindikation ohne Zusatznutzen jedoch immer zu hoch und umgekehrt bei Betrachtung der Patientengruppe mit Zusatznutzen zu niedrig. Dadurch ist bei einem Mischpreis nicht per se von einer wirtschaftlichen Verordnung auszugehen.
Lässt man den differenzialtherapeutischen Vergleich des gesamten Zulassungsmarktes außer Acht, wären Mischpreise nur dann wirtschaftlich, wenn die tatsächlichen Verordnungsmengen in den jeweiligen Teilindikationen den zum Zeitpunkt des Vertragsschlusses zugrunde gelegten Proportionen der Preiskomponenten entsprechen würden. Dafür müssten allerdings die Mengenverhältnisse der Verordnungen im klinischen Alltag bekannt sein. Wären die tatsächlichen Verordnungen in der Patientengruppe ohne Zusatznutzen zahlreicher als angenommen, führte das zu Mehrausgaben für die Versichertengemeinschaft ohne Nutzenzuwächse.
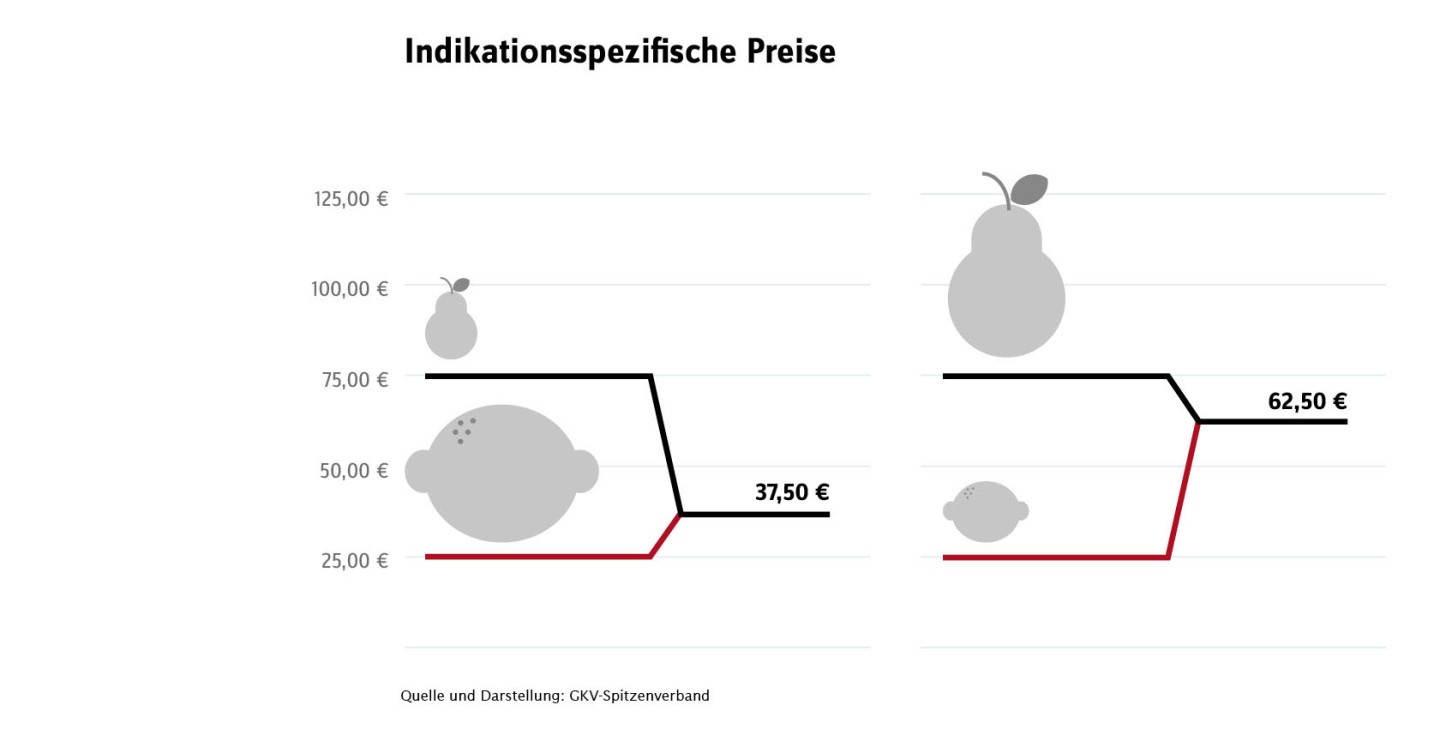
Indikationsspezifische Preise
Eine Lösung für diese Hürde könnten in bestimmten Fällen indikationsspezifische Preise sein. Das bedeutet, dass je nach (Teil-)Indikation ein passender Preis festgelegt und abgerechnet wird. So kann sichergestellt werden, dass in allen Anwendungsgebieten ein (zusatz-)nutzenorientierter Preis gezahlt wird. Damit kommt man bei indikationsspezifischen Preisen schon strukturell einer wirtschaftlichen Verordnung sehr viel näher.
In bestimmten Fällen sind indikationsspezifische Preise auch heute schon gesetzlich machbar. Es ist möglich, getrennte Erstattungsbeträge bei Produkten mit gleichem Wirkstoff und unterschiedlichen Handelsnamen mit unterschiedlichen Anwendungsgebieten zu vereinbaren. Der Gesetzgeber hat durch die Regelung des sogenannten Härtefalls in § 130b SGB V festgelegt, dass ein eigener Erstattungsbetrag vereinbart werden kann, wenn der gleiche Erstattungsbetrag im Hinblick auf die Versorgung nicht sachgerecht wäre oder eine unbillige Härte darstellen würde. Auch in Fällen, in denen der G-BA einen teilweisen Verordnungsausschluss nach § 92 SGB V beschlossen hat (z. B. Wirkstoffklasse der PCSK-9-Inhibitoren), kann von einem indikationsspezifischen Preis gesprochen werden. Allerdings ergibt sich hierbei der Nachteil, dass die ausgeschlossene Therapieoption nicht mehr zur Verfügung steht.
Um indikationsspezifische Preise auch in anderen geeigneten Fällen umzusetzen, wie zum Beispiel bei den PD-L1-Inhibitoren Nivolumab oder Pembrolizumab, die in teils sehr unterschiedlichen Anwendungsgebieten mit differenzierten Zusatznutzenkonstellationen zugelassen sind, ist politischer Wille erforderlich. Um die Chancen einer angemessenen Bepreisung in der Versorgung effektiv nutzen zu können, setzt sich der GKV-Spitzenverband für die weiterführende Akzeptanz von indikationsspezifischen Preisen ein.
Zu diesem Artikel hat es mit Ausgabe 11 vom Dezember 2018 eine Aktualisierung gegeben.