Wiederholte Nutzenbewertung bei chronischen Erkrankungen sachgerecht
Es liegt in der Natur einer chronischen Erkrankung, dass der Zusatznutzen als Überlebensvorteil erst später nachweisbar ist als bei einem akuten Krankheitsbild und dass entsprechende Daten ggf. erst zu einem späteren Zeitpunkt vorliegen können. Dies ist keine Benachteiligung. Bei allen Indikationen gilt gleichermaßen: Fehlen Daten bei der Erstbewertung, wird die Bewertung befristet und später wiederholt.
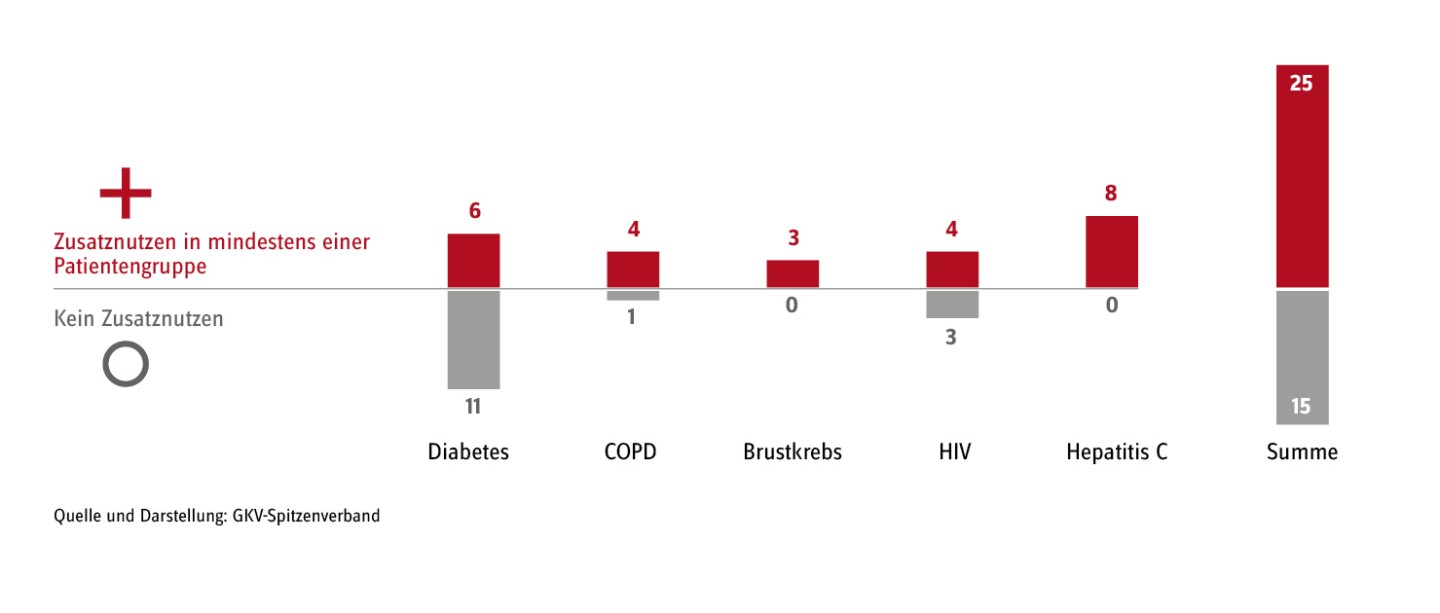
Auswertungen der Nutzenbewertungen mit Stand Juni 2016 zeigen zudem, dass von den insgesamt 40 seit Beginn des AMNOG-Prozesses bewerteten Wirkstoffen zur Behandlung der in der Diskussion am häufigsten genannten chronischen Krankheiten (Diabetes, chronisch obstruktive Lungenerkrankung (COPD), Brustkrebs, HIV, Hepatitis C) für die überwiegende Mehrheit ein Zusatznutzen voll oder zumindest in einigen Patientengruppen nachgewiesen werden konnte (vgl. Abbildung).