Arzneimittel
Konzept zur nutzenorientierten Erstattung im Arztinformationssystem
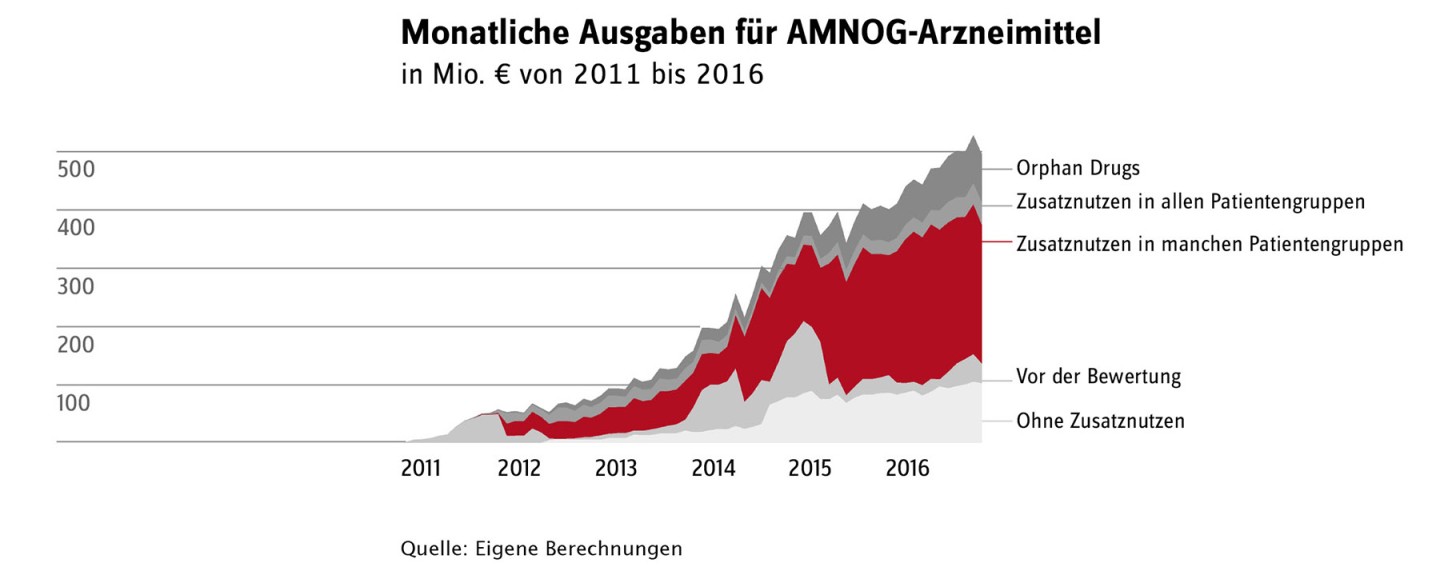
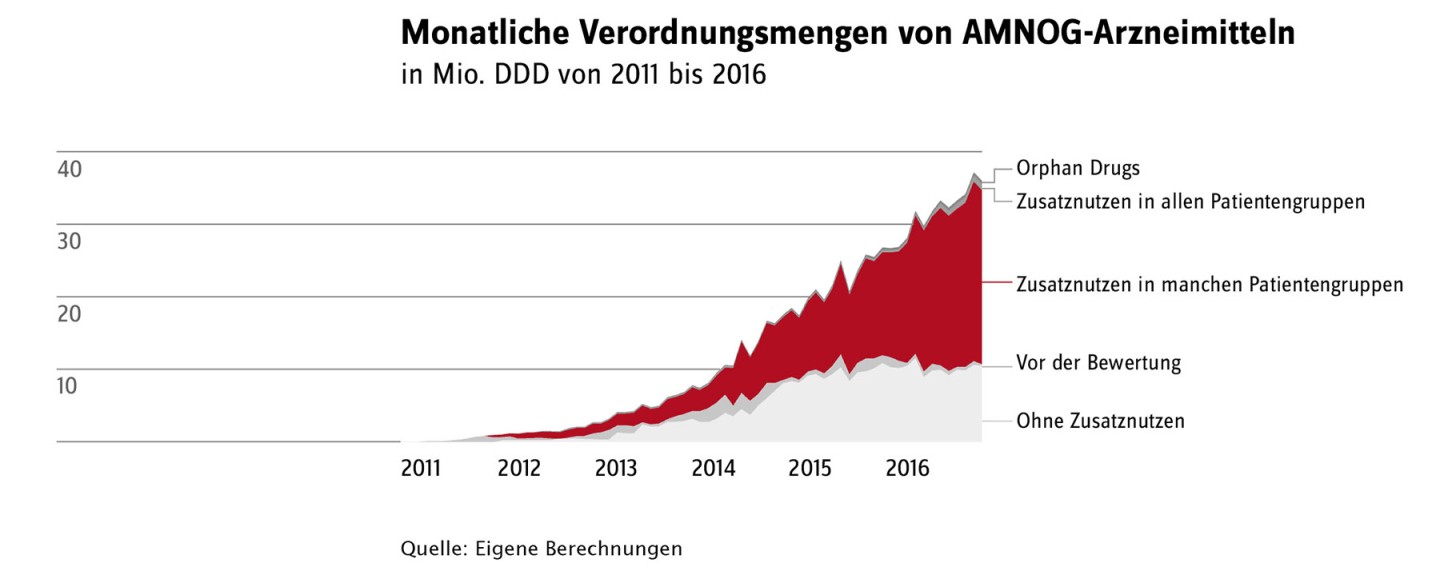
Seit etwa sechs Jahren müssen neue Arzneimittel ihren Zusatznutzen gegenüber bereits bewährten Arzneimitteln (der sogenannten Vergleichstherapie, die im selben Anwendungsgebiet zum Einsatz kommt) nachweisen. Die Bewertung erfolgt streng wissenschaftlich im Gemeinsamen Bundesausschuss (G-BA), dem obersten Beschlussgremium im Gesundheitswesen. Dabei kann der G-BA zu dem Ergebnis kommen, dass ein Arzneimittel in unterschiedlichen Patientengruppen (also bei Patienten mit unterschiedlichen Krankheitskonstellationen) auch einen unterschiedlichen Zusatznutzen hat.